Содержание
ФГАОУ ВО «Российский национальный исследовательский медицинский университет им. Н.И. Пирогова» Минздрава России, Москва, Россия.
Аннотация
Хронические неинфекционные заболевания сопряжены с высокой летальностью и затратами на оказание медицинской помощи, в связи с чем необходима безопасная, эффективная и доступная терапия. Выбирая воспроизведенный препарат, врач может руководствоваться предположением, что биоэквивалентность лекарственных веществ является косвенным подтверждением их терапевтической эффективности. Абсолютная уверенность в одинаковой эффективности оригинальных и воспроизведенных препаратов может появиться лишь после проведения хорошо спланированных исследований на сравнение терапевтической эквивалентности. Результаты российского многоцентрового открытого рандомизированного исследования КАРДИОКАНОН, целью которого было сравнение двух вариантов комплексной терапии, основанной на применении только оригинальных или только генерических лекарственных препаратов у лиц со стабильно протекающей ишемической болезнью сердца, показали сопоставимость эффективности оригинальных и воспроизведенных лекарственных препаратов фармацевтической компании «Канонфарма продакшн» при достижении целевых значений артериального давления, частоты сердечных сокращений, липопротеинов низкой плотности и влиянии на качество жизни. Достаточное разнообразие препаратов производства данной фармкомпании открывает возможности для назначения любого из них, но для окончательного подтверждения биоэквивалентности, терапевтической эффективности и взаимозаменяемости оригинальных и воспроизведенных лекарственных препаратов необходимы дальнейшие крупные контролируемые исследования.
Ключевые слова: хронические неинфекционные заболевания, исследование, лекарственные препараты, терапевтическая эквивалентность.
Для цитирования: Ларина В.Н. Комплексная терапия мультиморбидного пациента: фокус на воспроизведенные препараты. Consilium Medicum. 2021; 23 (6): 498–503. DOI: 10.26442/20751753.2021.6.200922
Хронические неинфекционные заболевания (ХНИЗ) сопряжены с высокой летальностью и экономическими затратами системы здравоохранения и общества в целом. Учитывая, что ряд сердечно-сосудистых заболеваний атеросклеротического генеза, онкологических и бронхолегочных заболеваний, а также сахарный диабет имеют общие факторы риска, Всемирная организация здравоохранения [1] ввела понятие 4 групп ХНИЗ и разработала программы по снижению летальности, составляющей до 63% всех смертей в мире от этих причин в возрасте до 70 лет.
В 2011 г. под руководством Всемирной организации здравоохранения более 190 стран достигли согласия в отношении глобальных механизмов для снижения бремени предотвратимых ХНИЗ, включая Глобальный план действий по профилактике ХНИЗ и борьбе с ними. Этот план направлен на сокращение числа случаев преждевременной смерти на 25% к 2025 г. с помощью 9 добровольных глобальных целей: борьба с такими факторами, как артериальная гипертензия (АГ), употребление табака, вредное употребление алкоголя, нездоровый режим питания и недостаточная физическая активность, которые увеличивают риск развития ХНИЗ [2, 3].
Поскольку наблюдается увеличение продолжительности жизни населения и числа лиц, имеющих комплексную сочетанную патологию со стороны многих органов и систем, негативно влияющую на клиническое состояние и качество жизни человека, способствующую развитию осложнений, неблагоприятному прогнозу и повышению затрат на оказание медицинской помощи, безопасность и эффективность лечения пациентов с ХНИЗ рассматривается в качестве одной из приоритетных задач современной медицины [4–6].
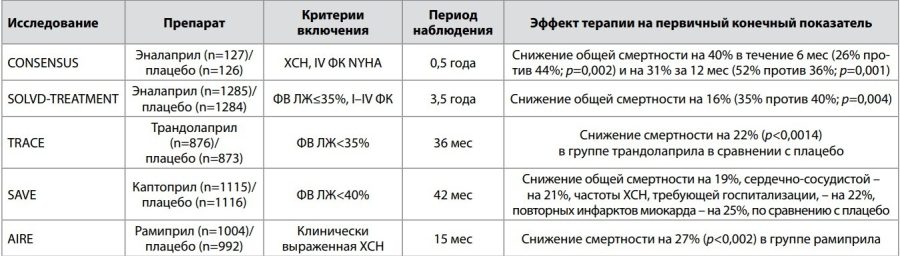
Таблица 1. Избранные клинические исследования с применением ИАПФ у пациентов с ХСН и низкой ФВ ЛЖ
Возможности фармакологического лечения ХНИЗ
Хорошо известно, что затраты на эффективный контроль заболеваний гораздо ниже, чем на лечение заболеваний с неконтролируемым течением. Это относится как к лицам старшего возраста, число которых увеличивается в последние годы, так и к лицам более молодого возраста, из-за нетрудоспособности которых государство испытывает значительные потери.
В существующих отечественных и международных клинических рекомендациях, и руководствах по лечению ХНИЗ рассматривается подход к фармакотерапии, направленный не только на достижение индивидуальных целевых значений каких-либо показателей/состояний, но и на улучшение прогноза и снижение инвалидизации населения в целом. Кроме того, достижения последних десятилетий подтверждают необходимость учета ценностей и приоритетов пациента (независимость, продолжение трудовой и/или общественной деятельности, участие в семейной жизни) при выборе как тактики лечения, так и назначения фармакологических препаратов [7].
Необходимо обсуждать с пациентом не только вопросы влияния заболевания на качество повседневной жизни, самочувствие и возможные положительные и негативные последствия, но и «бремя лечения», а именно: как рекомендованная терапия и альтернативные виды лечения будут влиять на повседневную активность человека, соотношение ожидаемой пользы у пациента и превосходство ее над возможным риском при назначении определенной терапии, материальные затраты, развитие побочных эффектов и др.
Состояние здоровья человека зависит от многих факторов, включая и уровень развития фармацевтической промышленности. Медицинские факторы, демографические особенности и старение населения, изменения окружающей среды, технологическое развитие, миграционные процессы, травмы и пандемии вследствие техногенных и природных катастроф приводят к развитию и расширению всемирного фармацевтического рынка [8].
Во многих странах мира достигнуты определенные успехи в лечении ХНИЗ и уменьшении их осложнений, что обусловлено широким применением фармакологических средств и внедрением современных технологий лечения.
Достижением современной медицины является создание лекарственных препаратов (ЛП), улучшающих прогноз пациентов: снижение риска смерти, вероятности развития жизнеугрожающих осложнений и предупреждение инвалидизации населения. Высокая эффективность ЛП доказана в крупнейших международных рандомизированных контролируемых исследованиях (РКИ) по изучению возможности фармакологических средств воздействовать на смертность от специфической патологии, общую смертность и др. К примеру, основные клинические исследования с применением ингибиторов ангиотензинпревращающего фермента (ИАПФ) позволили рассматривать данную группу ЛП как «золотой стандарт» лечения хронической сердечной недостаточности (ХСН) с низкой фракцией выброса (ФВ) левого желудочка (ЛЖ); табл. 1 [9–13].
По результатам метаанализа R. Garg и соавт. [14] 32 недлительных (в течение 3 мес) РКИ (n=3870, получавшие ИАПФ, и n=3235, получавшие плацебо), в которых оценивались эффекты эналаприла, каптоприла, рамиприла, квинаприла и лизиноприла, также показано снижение общей смертности (относительный риск – ОР 0,77; р<0,001) и комбинированного исхода (смертность + госпитализации по поводу ХСН; ОР 0,65; р<0,001). Отмечалось улучшение выживаемости пациентов во всех анализируемых подгруппах – по возрасту, этиологии ХСН, функциональному классу (ФК) по NYHA, особенно среди пациентов, имевших выраженную систолическую дисфункцию ЛЖ.
Благодаря мероприятиям по вторичной профилактике АГ и эффективности лечения увеличивается число пациентов, достигших целевого уровня артериального давления (АД), среди всех пациентов, имеющих АГ. Крупнейшее исследование SPRINT (The Systolic Blood Pressure Intervention Trial) показало снижение жизнеугрожающих сердечно-сосудистых осложнений на 25% и общей летальности на 27% среди лиц с высоким сердечно-сосудистым риском [15].
Систематический обзор и метарегрессионный анализ 123 РКИ с участием 613 815 пациентов подтвердил связь снижения уровня систолического АД (на каждые 10 мм рт. ст.) с уменьшением риска развития сердечно-сосудистых осложнений (ОР 0,80; 95% доверительный интервал – ДИ 0,77– 0,83), ишемической болезни сердца – ИБС (ОР 0,83; 95% ДИ 0,78–0,88), инсульта (ОР 0,73; 95% ДИ 0,68–0,77), сердечной недостаточности (ОР 0,72; 95% ДИ 0,67–0,78), что в популяционных исследованиях привело к снижению общей смертности на 13% (отношение шансов 0,87; 95% ДИ 0,84–0,91) [16].
Гиперлипидемия является значимым фактором риска сердечно-сосудистых заболеваний, а атеротромбоз и АГ – это не только ведущие причины сердечно-сосудистых осложнений, но и многофакторные заболевания, увеличивающие вовлеченность в патологический процесс других органов. В результате эпидемии ожирения, гиперлипидемии и сахарного диабета в ряде стран мира, включая и нашу страну, меняется фенотип пациента, что следует учитывать при разработке профилактических и лечебных мероприятий. В этой связи важно отметить, что ключевыми моментами последних рекомендаций по дислипидемии [17] являются необходимость выделения лиц c очень высоким сердечно-сосудистым риском и назначение агрессивной терапии, направленной на снижение уровня липидов в крови. Данные изменения базировались на результатах крупных РКИ – FOURIER [18], ODYSSEY-OUTCOMES [19] и ряда метаанализов, которые подтвердили положение: «чем ниже, тем лучше».
Рандомизированное исследование ISCHEMIA (International Study of Comparative Health Effectiveness with Medical and Invasive Approaches) [20] запланировано для получения новых данных о прогностической значимости реваскуляризации миокарда у пациентов со стабильным течением ИБС, умеренной или выраженной ишемией миокарда по результатам разных нагрузочных методов. Пациенты рандомизированы в группу проведения инвазивных вмешательств (коронарная ангиография) в течение ближайших 30 сут в сочетании с медикаментозной терапией (n=2588) или в группу сравнения (медикаментозное лечение с проведением инвазивного вмешательства только при неэффективности фармакотерапии, n=2591). Через 5 лет наблюдения не отмечено различий между группами по количеству случаев сердечно-сосудистой смерти, инфаркта миокарда, частоты госпитализаций в связи с нестабильной стенокардией, сердечной недостаточностью или успешной реанимации после остановки сердца (первичная конечная точка): 16,4% в основной группе и 18,2% в группе сравнения (ОР 0,93; 95% ДИ 0,80–1,08; р=0,34).
Таким образом, совершенствование фармакотерапии не вызывает сомнений в ее эффективности у пациентов с сердечно-сосудистой патологией, а прогностическое значение инвазивного вмешательства у пациентов без гемодинамически значимого стеноза ствола левой коронарной артерии и выраженной ишемии миокарда на фоне медикаментозной терапии остается неоднозначным.
Воспроизведенные копии оригинальных ЛП
В последние годы растет внимание к изучению воспроизведенных копий (генериков) оригинальных ЛП. В Федеральном законе №61-ФЗ «Об обращении лекарственных средств» оригинальное лекарственное средство определяется как «лекарственное средство, содержащее впервые полученную фармацевтическую субстанцию или новую комбинацию фармацевтических субстанций, эффективность и безопасность которого подтверждены результатами доклинических исследований лекарственных средств и клинических исследований лекарственных препаратов». Воспроизведенное лекарственное средство определяется как «лекарственное средство, содержащее такую же фармацевтическую субстанцию или комбинацию таких же фармацевтических субстанций в такой же лекарственной форме, что и оригинальное лекарственное средство, и поступившее в обращение после поступления в обращение оригинального лекарственного средства». В 2004 г. предложено рассматривать генерик (Директива Европейского парламента и Совета ЕС №2004/27/ЕС о внесении изменений в Директиву №2001/83/ЕС) как антитезу и альтернативу патентованному препарату [21].
В мире выпускается более 300 тыс. наименований ЛП, при этом основное количество приходится на долю воспроизведенных копий оригинальных ЛП [22]. В связи с этим вопрос безопасности и эффективности последних волнует медицинское сообщество многих стран. Выбирая воспроизведенный препарат, врач может руководствоваться предположением, что биоэквивалентность лекарственных веществ является косвенным подтверждением их терапевтической эффективности. Абсолютная уверенность в одинаковой эффективности оригинальных и воспроизведенных ЛП может появиться лишь после проведения хорошо спланированных исследований на сравнение терапевтической эквивалентности [23, 24].
Основные показатели воспроизведенного ЛП представлены ниже [25]:
• отсутствие патентной защиты;
• доступная цена;
• назначение и продажа под международным непатентованным наименованием;
• практически полное соответствие состава оригинальному препарату;
• соответствие фармакопейным требованиям;
• производство в условиях надлежащей производственной практики.
Имеющиеся в настоящее время многочисленные данные поддерживают применение воспроизведенных препаратов у многих пациентов с разными ХНИЗ. Это обусловлено рядом причин, в том числе необходимостью снижения стоимости лечения [26].
Препараты компании «Канонфарма продакшн»
Фармацевтическая компания «Канонфарма продакшн» располагает собственной научной и лабораторной базой и имеет около 200 наименований ЛП, которые успешно используются в клинике внутренних болезней у мультиморбидных пациентов разного профиля с сердечно-сосудистой и неврологической патологией, заболеваниями желудочно-кишечного тракта, ВИЧ-инфекцией. В состав продукции «Канонфарма продакшн» входят Бисопролол Канон, Бисопролол + гидрохлоротиазид Канон, Винпотропил® (винпоцетин + пирацетам), Депренорм® МВ 35 мг и Депренорм® ОД 70 мг (триметазидин), КардиАСК® (ацетилсалициловая кислота), Аторвастатин (аторвастатин), Ангиаканд® (кандесартана цилексетил), Алендронат Канон (алендронат натрия тригидрат), Спарекс®, Тиолепта®, Фосфонциале®, МексиВ 6®, Эксхол®, Ирбесартан Канон, Фелодипин Канон, Фозинап®, Метглиб®, Амлодипин (амлодипина бесилат) и другие препараты [27], в том числе входящие в перечень жизненно необходимых и важнейших ЛП и льготного лекарственного обеспечения населения. Некоторые ЛП не имеют отечественных аналогов и приоритетны для производства в Российской Федерации.
К примеру, комбинированный препарат Винпотропил® имеет оригинальный состав, включающий винпоцетин, применяемый в широкой клинической практике для коррекции нарушения мозгового кровообращения, и пирацетам, улучшающий когнитивные функции. Данная комбинация удобна для применения, обеспечивает высокую приверженность лечению и является выгодной фармакоэкономически, что показано на примере сравнения данного препарата с Кавинтон® форте в сочетании с препаратом Ноотропил® [28].
При оценке эквивалентности варфарина производства фармацевтической компании «Канонфарма продакшн» в сравнении с оригинальным препаратом c участием 30 пациентов в возрасте от 45 до 89 лет, с тромбозом глубоких вен или фибрилляцией предсердий в анамнезе и невыраженной вариабельностью значений международного нормализованного отношения получена сопоставимая переносимость варфарина производства «Канонфарма продакшн» и препарата сравнения [29].
В открытом одноцентровом исследовании Ж.Д. Кобалава и соавт. [30] антигипертензивная эффективность и безопасность препарата Ангиаканд® (кандесартана цилексетил) [ЗАО «Канонфарма продакшн», Россия] – селективного неконкурентного антагониста рецепторов ангиотензина II 1-го типа – оценивались у 54 пациентов в возрасте 55 (45; 62) лет (37% – лица мужского пола) с неосложненной неконтролируемой АГ длительностью 7 (4; 8) лет.
Через 4 нед приема Ангиаканда в дозе 16 мг в сутки статистически значимо снизилась медиана систолического и диастолического АД (р<0,001), центрального систолического (р<0,001), диастолического (р<0,001) и пульсового АД (р<0,001). Целевые уровни офисного АД достигнуты у 61% пациентов, по данным суточного мониторирования АД – у 68%. Отмечены высокая приверженность препарату (94%) и практически отсутствие нежелательных явлений (головная боль у одного пациента).
Короткий период наблюдения явился в исследовании существенным ограничением, которое не позволило оценить терапевтические эффекты Ангиаканда в полной мере, однако статистически значимое улучшение ряда показателей и хороший профиль безопасности позволяют рассматривать данный препарат в качестве эффективного при лечении пациентов с АГ. Кроме того, кандесартан – высокоселективный блокатор ангиотензиновых рецепторов длительного действия за счет наличия карбоксильной группы. Показатель селективности у кандесартана более 10 000:1, что выше, чем у лозартана (1000:1), телмисартана (3000:1) и ирбесартана (более 1000:1).
В популяции пациентов с АГ нередко встречаются когнитивные нарушения, затрагивающие все домены когнитивной деятельности. Лечение АГ является этиотропным, а применение вазоактивных и нейрометаболических препаратов – патогенетическим вариантом терапии, что позволяет предотвратить прогрессирование когнитивных нарушений до развития деменции и другие осложнения АГ. В работе Ю.А. Старчиной и соавт. представлены данные, в том числе и собственные, о возможностях нейрометаболических и нейропротективных препаратов (Винпотропил®, Холитилин®) при ведении пациентов с когнитивными нарушениями [31].
Показано, что данные препараты оказывают комплексное влияние на факторы риска развития сосудистых когнитивных расстройств, способствуют улучшению оперативной памяти и беглости речи, показателей слухоречевой памяти, повышению скорости реакции и концентрации внимания, что особенно важно у лиц с сочетанной патологией [32].
Ведущее место в лечении пациентов с АГ, ХСН, диабетической нефропатией занимают ИАПФ как наиболее эффективные средства, оказывающие модулирующее действие на активность ренин-ангиотензин-альдостероновой системы и системы брадикинина. Пять ИАПФ имеют наибольшую доказательную базу по влиянию на прогноз у пациентов с ХСН – каптоприл, эналаприл, лизиноприл, периндоприл и фозиноприл [33]. В российском исследовании ФАСОН (Фармакоэкономическая оценка использования ИАПФ в амбулаторном лечении больных с сердечной недостаточностью) эффективность фозиноприла показана еще в 2002 г. [34].
Фозинап® (ЗАО «Канонфарма продакшн», Россия) является аналогом фозиноприла – ИАПФ, в составе которого присутствует фосфинильная группа. Фозиноприл – пролекарство, действующее после трансформации в печени и при всасывании слизистой оболочки желудочно-кишечного тракта с превращением в активный метаболит – фозиноприлат. Трансформация Фозинапа в фозиноприлат обеспечивает выраженный органопротективный эффект. Кроме того, сбалансированный двойной путь выведения из организма – почечная экскреция с мочой и печеночное обезвреживание активных метаболитов с последующим их выведением желчью через желудочно-кишечный тракт – позволяет рассматривать фозиноприл в качестве препарата выбора у лиц старшего возраста и при сочетанной сопутствующей патологии, включая АГ, ХСН с низкой ФВ ЛЖ и др. [35–37]. Особенно актуальной является возможность назначения фозиноприла у пациентов с низким уровнем систолического АД (100 мм рт. ст. и ниже) и дисфункцией почек, когда целесообразно назначение ИАПФ с двойным путем выведения.
Всегда представляют значимый клинический интерес сравнительные исследования по изучению соответствия биоэквивалентности терапевтической эффективности воспроизведенного и оригинального ЛП. Исследование терапевтической эквивалентности ЛП рассматривается как вид клинического исследования, имеющего цель выявить одинаковые свойства ЛП определенной лекарственной формы и наличие одинаковых показателей безопасности и эффективности ЛП, одинаковых клинических эффектов при их применении [23].
По этой причине проведено российское многоцентровое открытое рандомизированное исследование КАРДИОКАНОН в двух параллельных группах, целью которого было сравнение двух вариантов комплексной терапии, основанной на применении только оригинальных или только генерических ЛП у лиц со стабильно протекающей ИБС [38].
В исследовании приняли участие 120 пациентов в возрасте от 40 до 72 лет (58,7±7,7 года) с документированной ИБС и стабильной стенокардией напряжения II–III ФК. Пациенты также должны были иметь стабильное клиническое состояние по крайней мере в течение 4 нед до скрининга в исследование.
Таблица 2. Перечень ЛП, сравниваемых в исследовании КАРДИОКАНОН
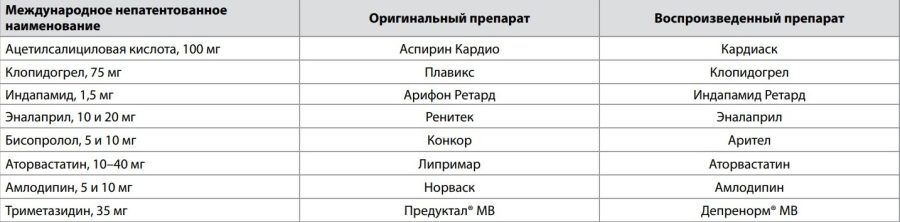
Пациенты 1-й группы (n=59) получали оригинальные ЛП, 2-й группы (n=61) – воспроизведенные ЛП (генерики) компании ЗАО «Канонфарма продакшн» для лечения стабильной стенокардии напряжения (табл. 2).
В качестве критериев эффективности терапии рассматривались достижение целевых значений АД <130 /80 мм рт. ст., частоты сердечных сокращений 55–60 уд/мин в покое, уровня холестерина (ХС) липопротеинов низкой плотности (ЛПНП)<1,8 ммоль/л, снижение количества приступов стенокардии, потребности в приеме нитратов короткого действия и ФК стенокардии напряжения. Длительность исследования составила 12 нед.
В результате назначения оригинальных ЛП целевое значение АД достигнуто у 54% пациентов, генериков – у 44%, р=0,08; целевое значение частоты сердечных сокращений – у 51% пациентов 1-й и у 53% пациентов 2-й группы, р=0,66; целевой уровень ХС ЛПНП – у 27,7 и 9,9% пациентов соответственно, р=0,002. Однако, учитывая менее строгий критерий целевого уровня ХС ЛПНП (<2,5 ммоль/л), эффективность терапии достигнута у 67,3 и 65,4% пациентов соответственно (р=0,77). Значимых различий по особенностям течения стабильной стенокардии за период проведения исследования в двух группах пациентов отмечено не было.
Средняя стоимость терапии одного пациента с ИБС и стенокардией напряжения в течение 30 дней с использованием оригинального препарата составила 3000 руб., воспроизведенного препарата – 850 руб. (данные Apteka.ru/medlux.ru, 2018). Сходная разница сохраняется и в настоящее время.
Актуальность данного исследования не вызывает сомнений, поскольку в рутинной клинической практике и для врача, и для пациента эффективность, безопасность, соотношение польза/риск и цена/качество медикаментозной терапии крайне важны. Результаты исследования КАРДИОКАНОН позволили рассматривать соответствие генериков с доказанной биоэквивалентностью клинической эквивалентности оригинальных ЛП.
Значимым предметом обсуждениям при терапии пациентов с ИБС является дозировка ЛП, его режим и длительность применения. Препарат метаболического действия триметазидин (Предуктал® МВ или Депренорм® ОД* 70 мг), который также входил в перечень ЛП в исследовании КАРДИОКАНОН, применяли 78% пациентов 1-й и 85,3% 2-й группы (p=0,30). Депренорм® ОД 70 мг – единственный препарат триметазидина, имеющий лекарственную форму в таблетках в этой дозировке. Депренорм® ОД 70 мг в своем составе имеет уникальную матрицу с модифицированным высвобождением действующего вещества для приема внутрь 1 раз в сутки, что позволяет эффективно контролировать клинические проявления заболевания и улучшить приверженность лечению, обеспечивая достижение целевых значений.
Механизм действия триметазидина – обратимого конкурентного ингибитора 3-кетоацил-кофермента А тиолазы – заключается в повышении переносимости клетками ишемии и адаптации к ней за счет переключения метаболизма с окисления жирных кислот на окисление глюкозы [39, 40].
Плейотропные эффекты триметазидина включают нейро- и нефропротекцию, что открывает возможности для изучения комплексной органопротекции препарата Депренорм® ОД у мультиморбидных пациентов [41].
Заключение
Рациональный выбор ЛП осуществляется на основе фармакодинамических и фармакокинетических свойств. Нередко в рутинной клинической практике используется индивидуальный подход к пациентам с сочетанной патологией и вместо современных инновационных назначаются воспроизведенные ЛП c оптимальным соотношением эффективность/безопасность. В основе оригинального и воспроизведенного ЛП – одинаковое действующее вещество (международное непатентованное наименование) и множество других вспомогательных составляющих, качество и свойства которых могут различаться у этих двух групп ЛП. На сегодняшний день имеется достаточное разнообразие ЛП производства фармацевтической компании «Канонфарма продакшн», что открывает возможности для назначения любого из них при наличии соответствующих показаний у мультиморбидного пациента. При выборе ЛП также необходимо руководствоваться его доказательной базой при ее наличии. Поскольку воспроизведенный ЛП должен иметь доказанную терапевтическую взаимозаменяемость с оригинальным ЛП, для окончательного подтверждения биоэквивалентности, терапевтической эффективности и взаимозаменяемости оригинальных и воспроизведенных ЛП необходимы дальнейшие спланированные контролируемые исследования с участием большого числа пациентов разного возраста.
Конфликт интересов. Автор заявляет об отсутствии конфликта интересов.
